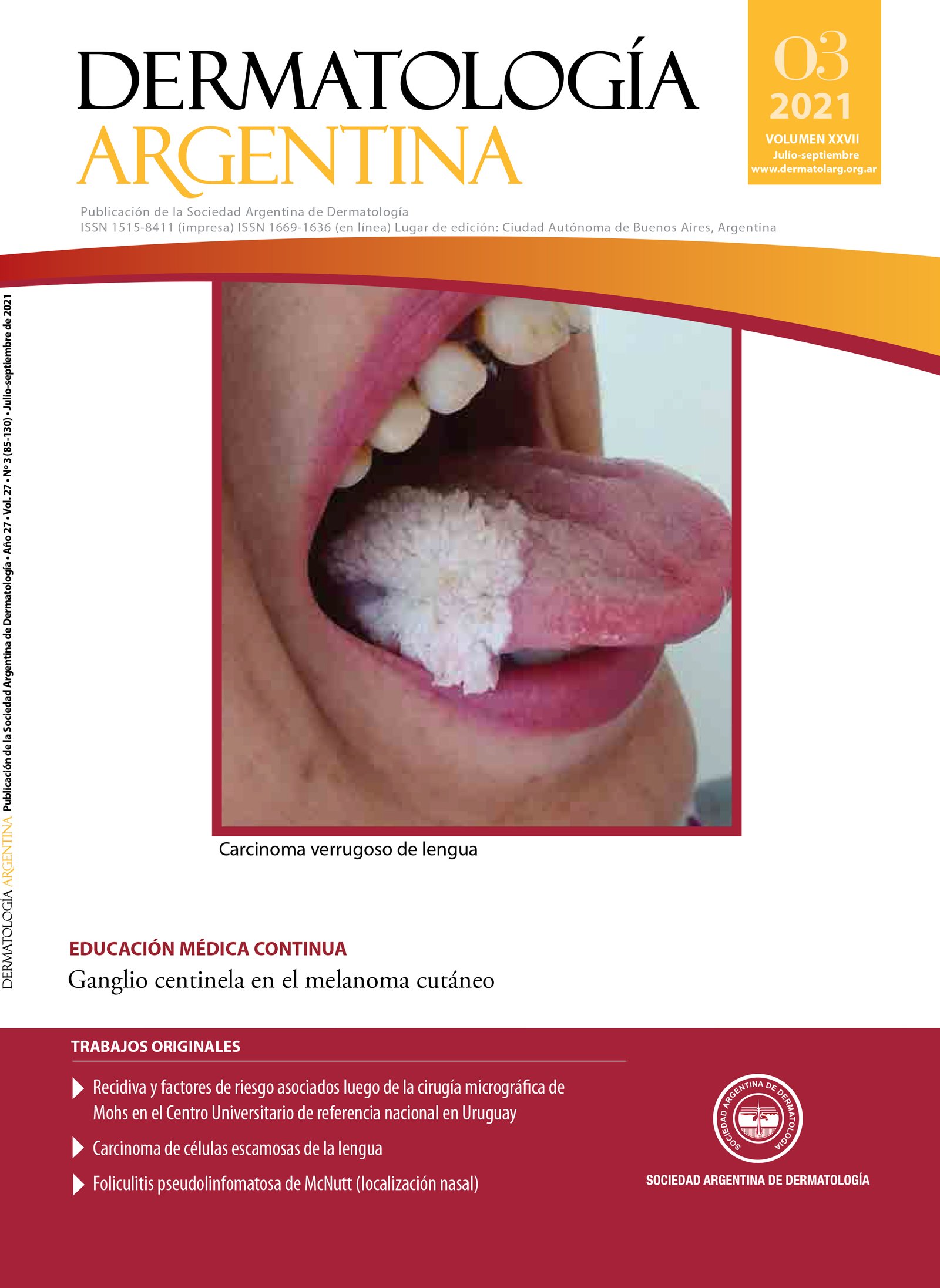
Recidiva y factores de riesgo asociados luego de la cirugía micrográfica de Mohs en el Centro Universitario de referencia nacional en Uruguay
DOI:
https://doi.org/10.47196/da.v27i3.2169Palabras clave:
cirugía micrográfica de Mohs, cáncer de piel no melanoma, recidivaResumen
Antecedentes: la cirugía micrográfica de Mohs es la técnica de elección para el tratamiento del cáncer de piel no melanoma de alto riesgo. Las características tanto del paciente como del tumor que lo definen como de alto riesgo de recidiva son el tamaño, la localización, la recidiva y el estado inmunitario del paciente, entre otros factores.
Objetivo: describir el perfil de los pacientes con carcinomas tratados mediante cirugía micrográfica de Mohs en la Cátedra de Dermatología Médico-Quirúrgica del Hospital de Clínicas Dr. Manuel Quintela en un período de 7 años y que presentaron recidiva.
Materiales y métodos: estudio observacional, descriptivo, retrospectivo, unicéntrico, de tipo cohorte histórica, en el que se analizaron las características de los pacientes cuyo tumor recidivó tras la cirugía micrográfica de Mohs mediante la revisión de las historias clínicas, y su comparación con las publicaciones sobre el tema.
Resultados: en el período mencionado hubo 7 recidivas de las 388 operaciones realizadas (1,8% del total), con una media de tiempo hasta la recurrencia de 15,3 ± 2,3 meses. Todos eran tumores de alto riesgo, 5 estaban localizados en zonas de alto riesgo, 3 pacientes eran inmunodeprimidos y 2 tenían subtipos histológicos de alto riesgo.
Conclusiones: de las 388 operaciones, un 1,8% de los pacientes presentaron recidiva en los 7 años, con un tiempo medio hasta la aparición de esta de 15,3 meses. En general, las características de los pacientes con recidiva coinciden, en parte, con lo referido en la literatura especializada. Sin embargo, se dificulta la comparación con otros estudios porque pocos pacientes cumplieron al menos 5 años de seguimiento. Llama la atención la proporción de tabaquismo y anti-coagulación entre los pacientes que evidenciaron recidiva.
Citas
I. Benedetto PX, Poblete-López C. Mohs micrographic surgery technique. Dermatol Clin. 2011;29:141-151.
II. Connolly SM, Baker DR, Coldiron BM, Fazio MJ. AAD/ACMS/ ASDSA/ASMS 2012 appropriate use criteria for Mohs micrographic surgery: A report of the American Academy of Dermatology, American College of Mohs Surgery, American Society for Dermatologic Surgery Association, and the American Society for Mohs Su. J Am Acad Dermatol. 2012;67:531-550.
III. Chen JG, Fleischer AB, Smith ED, Kancler C, et ál. Cost of nonmelanoma skin cancer treatment in the United States. Dermatol Surg. 2001;27:1035-1038.
IV. Van Lee CB, Roorda BM, Wakkee M, Voorham Q, et ál. Recurrence rates of cutaneous squamous cell carcinoma of the head and neck after Mohs micrographic surgery vs. standard excision: a retrospective cohort study. Br J Dermatol. 2019;181:338-343.
V. Rowe DE, Carroll RJ, Day CL. Mohs Surgery is the treatment of choice for recurrent (previously treated) basal cell carcinoma. J Dermatol Surg Oncol. 1989;15:424-431.
VI. Flohil SC, Van Der Leest RJT, Arends LR, De Vries E, et ál. Risk of subsequent cutaneous malignancy in patients with prior keratinocyte carcinoma: A systematic review and meta- analysis. Eur J Cancer. 2013;49:2365-2375.
VII. Asgari MM, Mo et HH, Ray GT, Quesenberry CP. Trends in basal cell carcinoma incidence and identi cation of high-risk subgroups, 1998-2012. JAMA Dermatology. 2015;151:976-981.
VIII. Squamous cell carcinoma NCCN Clinical Practice Guidelines in Oncology. Versión 2.2021. Disponible en: https://www. nccn.org/professionals/physician_gls/pdf/squamous.pdf [Consultado agosto 2021].
IX. Friedman NR. Prognostic factors for local recurrence, metastases, and survival rates in squamous cell carcinoma of the skin, ear, and lip. J Am Acad Dermatol. 1993;28:281-282.
X. Ocampo-Candiani J, Vidaurri LM, Olazarán Medrano Z. Cirugía micrográ ca de Mohs en tumores malignos de piel. Med Cutan Ibero Lat Am. 2004;32:65-70.
XI. Mansouri B, Bicknell LM, Hill D, Walker GD, et ál. Mohs micrographic surgery for the management of cutaneous malignancies. Facial Plast Surg Clin North Am. 2017;25:291-301.
XII. Leitenberger JJ, Rogers H, Chapman JC, Maher IA, et ál. De ning recurrence of nonmelanoma skin cancer after Mohs micrographic surgery: Report of the American College of Mohs Surgery Registry and Outcomes Committee. J Am Acad Dermatol. 2016;75:1022-1031.
XIII. duPlessisPJ,LeventerM,KrekelsG,deWetJD,etál.Outcomes of Mohs Micrographic Surgery at the American Society for Dermatologic Surgery International Traveling Mentorship Program International Mohs Fellowship Recognition Units: A Retrospective Survey of 5889 Cases From South Africa, Romania, and the Net. Dermatol Surg. 2019;45:155-162.
XIV. Kuiper EM, Van den Berge BA, Spoo JR, Kuiper J, et ál. Low recurrence rate of head and neck basal cell carcinoma treated with Mohs micrographic surgery: A retrospective study of 1021 cases. Clin Otolaryngol. 2018;43:1321-1327.
XV. Van Loo E, Mosterd K, Krekels GAM, Roozeboom MH, et ál. Surgical excision versus Mohs’ micrographic surgery for basal cell carcinoma of the face: A randomised clinical trial with 10 year follow-up. Eur J Cancer. 2014;50:3011-3020.
XVI. Leibovitch I, Huilgol SC, Selva D, Richards S, et ál. Basal cell carcinoma treated with Mohs surgery in Australia II. Outcome at 5-year follow-up. J Am Acad Dermatol. 2005;53:452-457.
XVII. RoweD,CarrollR,DayC.Prognosticfactorsforlocalrecurrence, metastasis and survival rates in SCC of the skin, ear and lip. Implications for treatment modality selection. J Am Acad Dermatol. 1992;26:976-990.
XVIII. OhY,KimJ,ZhengZ,KimSK,etál.Riskfactorsforrecurrencein cutaneous squamous cell carcinoma after Mohs micrographic surgery: A retrospective review of 237 Asian patients. J Dermatol. 2020;47:72-77.
XIX. Turner RJ, Leonard N, Malcolm AJ, Lawrence CM, et ál. A retrospective study of outcome of Mohs’ micrographic surgery for cutaneous squamous cell carcinoma using formalin xed sections. Br J Dermatol. 2000;142:752-757.
XX. Leibovitch I, Huilgol SC, Selva D, Hill D, et ál. Cutaneous squamous cell carcinoma treated with Mohs micrographic surgery in Australia I. Experience over 10 years. J Am Acad Dermatol. 2005;53:253-260.
XXI. Pugliano-Mauro M, Goldman G. Mohs surgery is e ective for high-risk cutaneous squamous cell carcinoma. Dermatol Surg. 2010;36:1544-1553.
XXII. van der Eerden PA, Prins MEF, Lohuis PJFM, Balm FAJM, et ál. Eighteen years of experience in Mohs micrographic surgery and conventional excision for nonmelanoma skin cancer treated by a single facial plastic surgeon and pathologist. Laryngoscope. 2010;120:2378-2384.
XXIII. FawazB,VieiraC,DeckerA,LawrenceN.Surgicaltreatmentof verrucous carcinoma: a review. J Dermatolog Treat. 2021;1-19.
XXIV. KimDP,KusKJB,RuizE.BasalCellCarcinomaReview.Hematol
Oncol Clin North Am. 2019;33:13-24.
XXV. Basal cell carcinoma NCCN Clinical Practice Guidelines in
Oncology. Versión 2.2021. Disponible en: https://www. nccn.org/professionals/physician_gls/pdf/squamous.pdf [Consultado octubre 2021].
Descargas
Publicado
Número
Sección
Licencia
Derechos de autor 2021 Sociedad Argentina de Dermatología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
El/los autor/es tranfieren todos los derechos de autor del manuscrito arriba mencionado a Dermatología Argentina en el caso de que el trabajo sea publicado. El/los autor/es declaran que el artículo es original, que no infringe ningún derecho de propiedad intelectual u otros derechos de terceros, que no se encuentra bajo consideración de otra revista y que no ha sido previamente publicado.
Le solicitamos haga click aquí para imprimir, firmar y enviar por correo postal la transferencia de los derechos de autor