Acromegalia: impacto en la piel y más allá
DOI:
https://doi.org/10.47196/da.v30i2.2443Palabras clave:
acromegalia, manifestaciones cutáneasResumen
La acromegalia es un síndrome sistémico causado por una sobreproducción de la hormona de crecimiento o somatotrofina (GH). Tiene compromiso cutáneo, endocrino, cardiovascular, esquelético y respiratorio. Las manifestaciones cutáneas son variadas y son las primeras de la enfermedad. El examen dermatológico detallado de los pacientes con acromegalia debe ser un componente esencial de la evaluación sistémica. Los altos niveles de GH e IGF1 se asocian con altas tasas de morbilidad y mortalidad. Por lo tanto, el diagnóstico temprano es muy importante.
Referencias
I. Maronna E. Histopatología. En: Forero O, Candiz M.E, Olivares L. Dermatosis ampollares autoinmunes. Haga su diagnóstico. Ed Journal. Buenos Aires 2021;10-28
II. Forero O, Roquel L. Inmunofluorescencia. En: Forero O, Candiz M.E, Olivares L. Dermatosis ampollares autoinmunes. Haga su diagnóstico. Ed Journal. Buenos Aires 2021;29-40.
III. Candiz ME. Serologías por ELISA. En: Forero O, Candiz M.E, Olivares L. Dermatosis ampollares autoinmunes. Haga su diagnóstico. Ed Journal. Buenos Aires 2021;41-50.
IV. García-Díez I, Martínez-Escala M.E, Ishii N, Hashimoto, et ál. Descripción de dos casos de penfigoide anti-p200. Utilidad de una técnica inmunohistoquímica sencilla en el diagnóstico diferencial con otras enfermedades ampollosas autoinmunes. Actas Dermosifilogr. 2017;108:e1-e5.
V. Sajeela-Rasheed V. Anti-p200 pemphigoid: a review. J Skin Sex Transm Dis. 2023;5:22-27.
VI. Luzar B, McGrath J. Inherited and autoimmune subepidermal blistering diseases. En: Calonje E, Brenn T, Lazar A, Billings S. McKee’s pathology of the skin with clinical correlations. Elsevier, Edinburgh, 2020:118-170.
VII. Meijer JM, Diercks GF, Schmidt E, Pas HH, et ál. Laboratory diagnosis and clinical profile of anti-p200 pemphigoid. JAMA Dermatol. 2016;152:897-904.
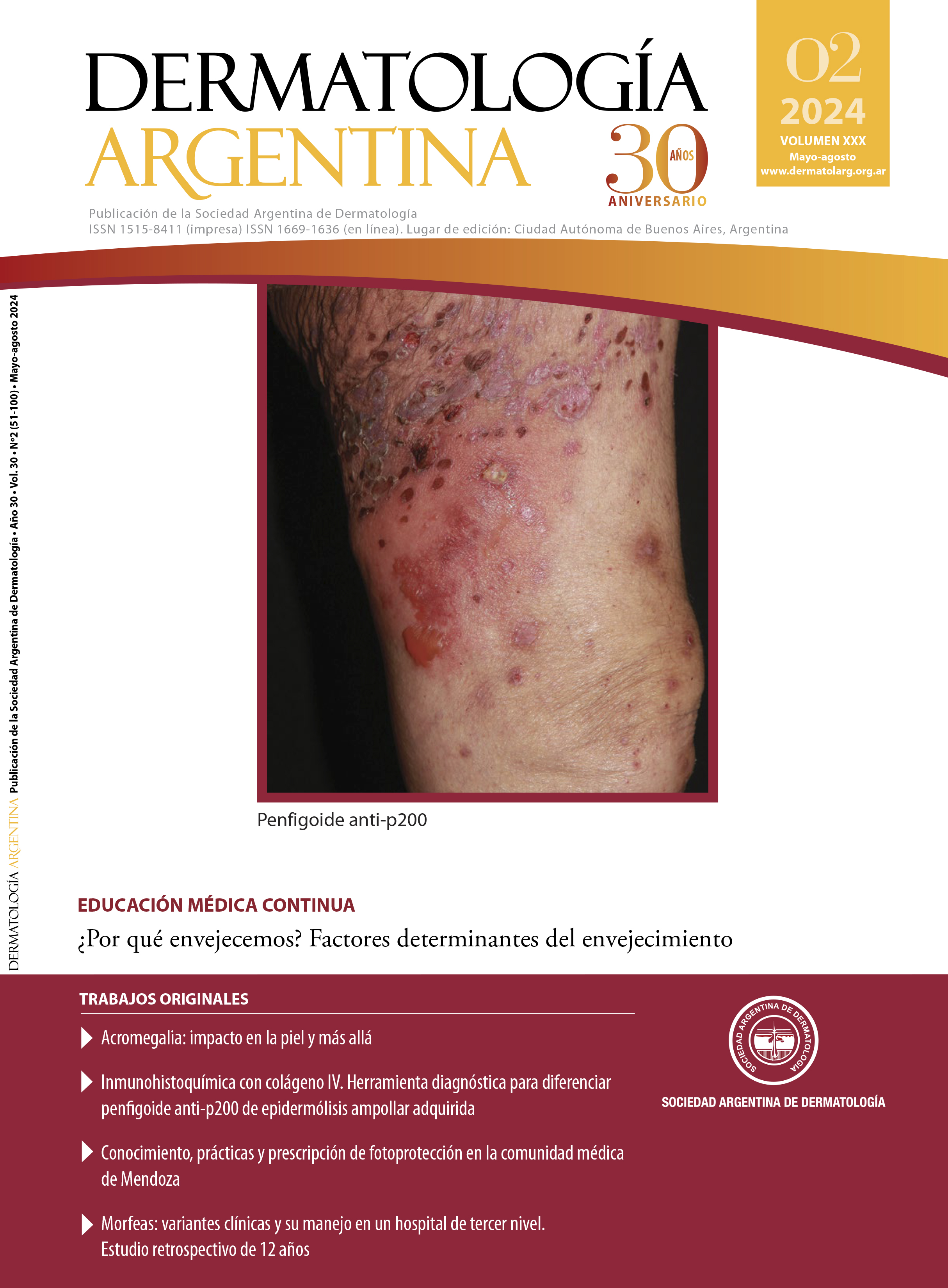
VIII. Ginzburg K, Forero O, Candiz ME, Maronna E, et ál. Penfigoide anti-p200: ¿enfermedad poco frecuente o subdiagnosticada? Dermatol Argent. 2022;28:25-29.
IX. Forero O, Candiz ME. Epidermólisis ampollar adquirida, variedad inflamatoria símil penfigoide de las mucosas. En: Forero O, Candiz M.E, Olivares L. Dermatosis ampollares autoinmunes. Haga su diagnóstico. Ed Journal. Buenos Aires 2021; 231-234.
X. Dainichi T, Koga H, Tsuji T, Ishii N, et ál. From anti-p200 pemphigoid to anti-laminin gamma1 pemphigoid. J Dermatol. 2010;37:231-238.
XI. Lau I, Goletz S, Holtsche MM, Zillikens D, et ál. Anti-p200 pemphigoid is the most common pemphigoid disease with serum antibodies against the dermal side by indirect immunofluorescence microscopy on human salt-split skin. J Am Acad Dermatol. 2019;81:1195-1197.
XII. Tamamura R Nagarsuka H Comparative analysis of basal lamina type IV collagen chains, matrix metalloproteinases-2 and -9 expressions in oral dysplasia and invasive carcinoma. Acta Histochem. 2012;115:113-119.
XIII. Urushiyama H, Terasaki Y, Nagasaka S, Terasaki M, et ál. Role of α1 and α2 chains of type IV collagen in early fibrotic lesions of idiopathic interstitial pneumonias and migration of lung fibroblasts. Lab Invest. 2015;95:872-85.
XIV. Goletz S, Hashimoto T, Zillikens D, Schmidt E. Anti-p200 pemphigoid. J Am Acad Dermatol. 2014;71:185-191.
XV. Gao Y, Qian H, Hashimoto T, Li X. Potential contribution of anti-p200 autoantibodies to mucosal lesions in anti-p200 pemphigoid. Front Immunol. 2023;14:1118846.
XVI. Kridin K, Ahmed AR. Anti-p200 pemphigoid: a systematic review. Front Immunol. 2019;10:2466.
XVII. Velásquez-Lopera MM, Vélez-López N, Álvarez-Acevedo LC, Ruiz-Restrepo JD. Epidermólisis ampollar adquirida, variedad inflamatoria símil penfigoide ampollar. En: Forero O, Candiz M.E, Olivares L. Dermatosis ampollares autoinmunes. Haga su diagnóstico. Ed Journal. Buenos Aires 2021;228-230.
XVIII. Kridin K, Kneiber D, Kowalski EH, Valdebran M, et ál. Epidermolysis bullosa acquisita: a comprehensive review. Autoimmun Rev. 2019;18:786-795.
Descargas
Publicado
Número
Sección
Licencia
Derechos de autor 2024 a nombre de los autores. Derechos de reproducción: Sociedad Argentina de Dermatología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
El/los autor/es tranfieren todos los derechos de autor del manuscrito arriba mencionado a Dermatología Argentina en el caso de que el trabajo sea publicado. El/los autor/es declaran que el artículo es original, que no infringe ningún derecho de propiedad intelectual u otros derechos de terceros, que no se encuentra bajo consideración de otra revista y que no ha sido previamente publicado.
Le solicitamos haga click aquí para imprimir, firmar y enviar por correo postal la transferencia de los derechos de autor